Trockene AMD: Deutschlandweit erste Implantation eines neuartigen Netzhautchips
An der Augenklinik Sulzbach ist die deutschlandweit erste Implantation eines neuartigen bionischen Netzhautchips gelungen. Das Implantat soll Patienten mit fortgeschrittener trockener AMD einen Teil ihrer Sehkraft zurückgeben.
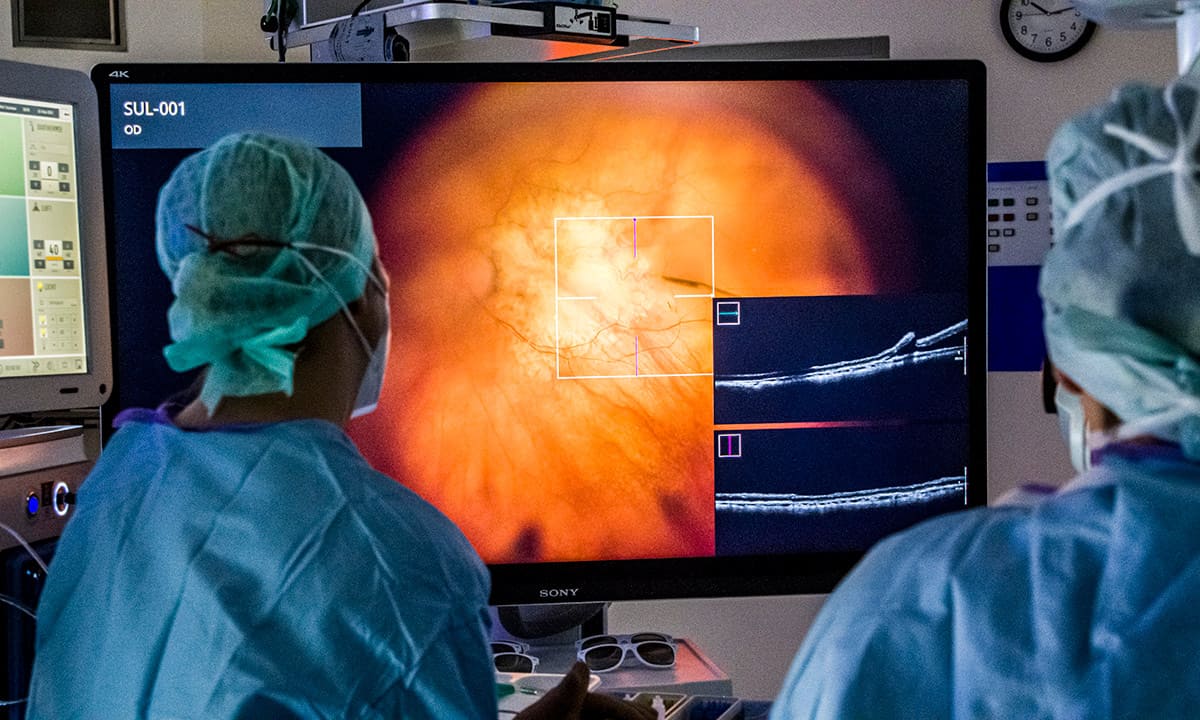
Ein neuartiger Netzhautchip des französischen Herstellers Pixium Vision soll Patienten mit altersabhängiger Makuladegeneration (AMD) einen Teil ihrer Sehkraft zurückgeben. Erstmals in Deutschland wurde das bionische Netzhaut-Implantat namens „Prima“ nun an der Augenklinik Sulzbach am Knappschaftsklinikum Saar erfolgreich eingesetzt. Die Implantation gelang bei gleich zwei Patienten und wurde im Rahmen der europäischen „PRIMAvera“-Zulassungsstudie durchgeführt. Wenn diese Zulassungsstudie erfolgreich abgeschlossen ist, kann der Chip in Zukunft die Behandlung bestimmter AMD-Patienten ermöglichen.
Bei der AMD beginnt der Verlust der Sehzellen im Bereich der Makula. Die sogenannte trockene AMD ist dabei die häufigste Form und zugleich die häufigste Erblindungsursache in Deutschland: Über eine Million Menschen sind betroffen. Bisher gibt es noch keine Therapie. Genau hier setzt der neue Chip an.
Chefarzt Prof. Dr. Peter Szurman, der beide Operationen durchgeführt hat, zeigt sich sehr zufrieden: „Dieses Netzhaut-Implantat ist nach meiner Einschätzung eine echte Innovation für Patienten, die aufgrund einer bisher unheilbaren trockenen Makuladegeneration erkrankt sind. Erstmals haben wir die Hoffnung, mit diesem bionischen Chip die zentrale Sehschärfe zu verbessern und den Betroffenen somit ein unabhängigeres Leben zu ermöglichen.“
PD Dr. Boris Stanzel, Leiter des klinischen Studienzentrums und des Makulazentrums an der Augenklinik Sulzbach, überwacht den Verlauf der Zulassungsstudie und leitet das Rehabilitationstraining der Patienten: „Wir sind sehr gespannt auf die Ergebnisse nach Abschluss der Zulassungsstudie. Denn mit dem PRIMA-System haben wir erstmals eine Methode in der klinischen Prüfung, bei der wir von einer echten Sehverbesserung ausgehen. Bisherige Therapien zielten lediglich darauf ab, den schicksalhaften Verlauf der trockenen AMD zu verzögern“, so Stanzel.
Funktionsweise des Chips
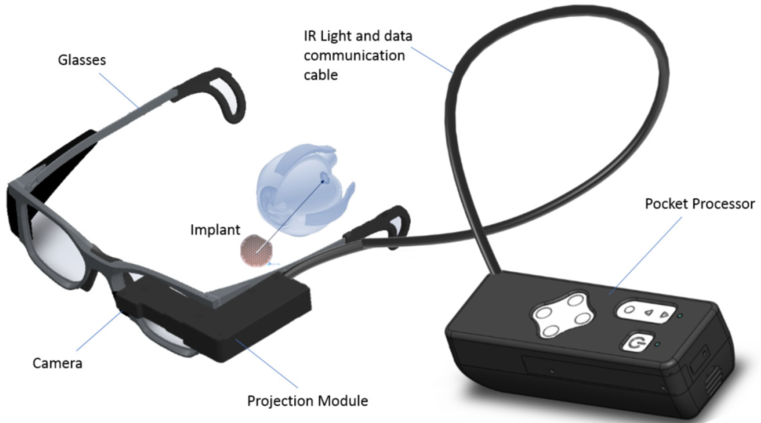
Der Pixium-Chip wird unter der Netzhaut im Bereich der Makula implantiert. Diese Stelle ist bei den Patienten aufgrund ihrer geographischen Atrophie, einer Folge fortgeschrittener trockener AMD, fast völlig erblindet. Der Chip übernimmt die Funktion der abgestorbenen Photorezeptoren. Von einer Spezialbrille mit eingebauter Mikrokamera, die der Patient trägt, erhält der Chip per Infrarotprojektion Bildsignale und Energie. Mit elektrischen Impulsen stimuliert der Chip nun die verbliebenen Nervenzellen der Netzhaut und überträgt somit die Bildinformation auf den Sehnerv.
© Pixium Vision SA, Paris
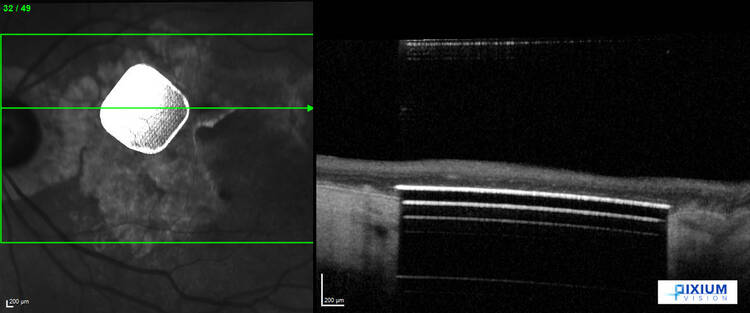
Der bionische Chip hat eine Fläche von zwei mal zwei Millimetern, was auf der Netzhaut einem Sehwinkel von sieben Grad entspricht. Die Auflösung umfasst 378 Pixel. In der Praxis könnte der Chip bis hin zu Lesefähigkeit von mittelgroßen Buchstaben führen. PD Dr. Stanzel betont die Wichtigkeit des Rehabilitationstrainings: „Wir trainieren unsere Patienten nach der Operation, weil sie das bionische Sehen erst erlernen müssen. Wie der tatsächliche Sehkraftgewinn ausfällt, werden wir erst nach Abschluss der Zulassungsstudie wissen.“
Zulassungsstudie an sechs deutschen Zentren
In der nun gestarteten multizentrischen „PRIMAvera“-Studie soll die Sicherheit und Wirksamkeit des neuen Netzhautchips gezeigt werden, bevor das Medizinprodukt die Zulassung für den europäischen Markt erhält. Nach Sulzbach nehmen noch fünf weitere deutsche Zentren (Bonn, Hamburg, München, Ludwigshafen und Tübingen) an der Studie teil. Insgesamt sollen 38 Studienpatienten eingeschlossen und nach der OP drei Jahre lang beobachtet werden.
© Pixium Vision SA, Paris
Prof. Dr. Frank Holz, Direktor der Universitäts-Augenklinik Bonn, verantwortet die wissenschaftliche Koordination der Studie und ist selbst als Chirurg beteiligt. Er erklärt dazu: „Wir freuen uns, dass die PRIMAvera-Zulassungsstudie mit den ersten beiden erfolgreich operierten Patienten im Studienzentrum Sulzbach gute Fortschritte macht. Das bionische Prima-System könnte die Lebensqualität der Patienten tatsächlich verbessern. Wir sehen der weiteren Evaluierung des Prima-System in der PRIMAvera-Studie entgegen."
Warum Erstimplantation in Sulzbach?
Die Vorreiterrolle der Augenklinik Sulzbach bei dieser innovativen Therapie der Makuladegeneration hat mehrere Gründe: Zum einen ist die Augenklinik Sulzbach mit weit über 2.200 großen Netzhaut-Glaskörper-Operationen im Jahr Deutschlands größtes Zentrum für Netzhautchirurgie. Darüber hinaus gehört das Makulazentrum der Augenklinik mit jährlich 11.000 Behandlungen zu den bedeutendsten Behandlungszentren für die AMD-Erkrankung.
Wichtiger für den aktuellen Erfolg ist aber die sogenannte SuGAR-AMD Studie, ein Sulzbacher Forschungsprojekt zur Entwicklung einer stammzellbasierten AMD-Therapie. Dafür wurden bereits mehrere Hundert Studienteilnehmer aus ganz Deutschland eingeschlossen und sind in ihrem Krankheitsverlauf gut dokumentiert. „Unter diesen Teilnehmern war es jetzt ein Leichtes, geeignete Kandidaten für die PRIMAvera-Studie zu finden“, so Stanzel, der die SuGAR-AMD Studie leitet.
Darüber hinaus ist die Erforschung von elektronischen Sehprothesen ein wichtiger Forschungsschwerpunkt von Prof. Szurman. Seit 1996 ist er an den wesentlichen deutschen Forschungsprojekten zum bionischen Sehen beteiligt und hat umfangreiche Erfahrung mit der Implantation von verschiedenen elektronischen Netzhaut-Chips bei erblichen Netzhauterkrankungen. „Seit 25 Jahren versuchen wir mit der Entwicklung von bionischen Netzhaut-Chips den Traum jedes Augenarztes zu verwirklichen, Blinde wieder sehend zu machen. Mit hochmodernen Netzhaut-Implantaten kommt die moderne Augenmedizin diesem Traum jetzt ein Stück näher“, so Szurman. Aktuell wird ein Forschungsprojekt der Augenklinik Sulzbach zur Entwicklung eines Weitwinkel-Retina Implantats für erbliche Netzhautdegeneration vom Bundesministerium für Forschung (BMBF) gefördert.