„Es bleibt spannend“ – Prof. Dr. Michael Ulbig zum Thema Retinal Imaging
Seit Einführung der optischen Kohärenztomographie (OCT) spielen bildgebende Verfahren bei Diagnostik sowie Therapiesteuerung von Netzhauterkrankungen eine immer größer werdende Rolle. Ein Interview zum Thema Retinal Imaging mit Prof. Dr. Michael Ulbig, Oberarzt an der Klinik und Poliklinik für Augenheilkunde Klinikum rechts der Isar der Technischen Universität München.

Herr Professor Ulbig, inwiefern hat die multimodale Bildgebung das Verständnis für die Entstehung und den Verlauf der AMD verbessert?
„Multimodal Imaging“ hat gerade bei der AMD viele Facetten. Autofluoreszenz für die Geographische Atrophie, OCT für die intraretinale, subretinale und/oder Sub-RPE-Flüssigkeit, die FLA als hergebrachter Goldstandard und in letzter Zeit die OCT-A, mit der wir so manche CNV darstellen können, die sogar in der FLA verborgen bleibt. Moderne Begriffe wie z.B. eine „silent CNV“ sind dadurch erst möglich geworden und haben unser Verständnis erweitert. Das OCT ist unsere wichtigste Bildgebung, um den Verlauf einer IVOM Therapie zu begleiten.
Welche Bildgebungsverfahren kommen bei Ihnen beim Screening von Diabetikern zum Einsatz?
Wir erweitern natürlich immer noch die Pupille und führen eine stereoskopische Biomikroskopie, beispielsweise mit einer 78 Dpt.-Lupe am Spaltlampenmikroskop durch. Bei uns in der Universitätsklinik bekommt auch jeder Patient ein OCT – ohne IGEL wohlgemerkt. Das Diabetes Screening in der augenärztlichen Praxis kann aber bei gutem Visus von 0,8 oder besser auch allein mit der stereoskopischen Biomikroskopie durchgeführt werden. Das ist immer noch völlig ausreichend. Andererseits verfügen auch die meisten Praxen oder MVZ heutzutage über ein OCT. Moderne Systeme gehen dazu über, Fundusfotos aufzunehmen, die dann mittels KI ausgewertet werden. Solche Geräte verbreiten sich derzeit bei den Diabetologen.
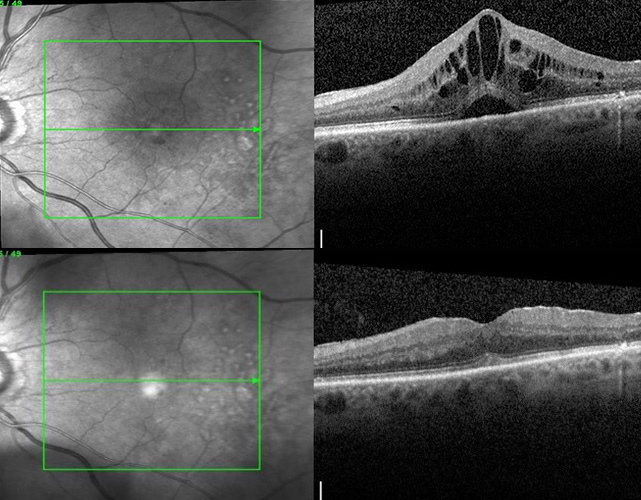
OCT: Diabetisches Makulaödem vor und nach Anti-VEGF plus Laser.
Bild: Prof. M. Ulbig, Klinik für Augenheilkunde, Klinikum rechts der Isar, Technische Universität München
Welche Vorteile bietet die Ultraweitwinkel-Netzhautbildgebung für Ihre Arbeit?
Die Ultraweitwinkelaufnahmen und auch Ultraweitwinkelangiographien von z.B. OPTOS haben ihre Bedeutung bei der proliferativen diabetischen Retinopathie. Hier können die zentralen 30 Grad der Netzhaut ganz unauffällig aussehen, aber peripher wachsen bereits die Proliferationen (NVE) und es ist alles avaskulär in der Weitwinkelangiographie. Man kann dann auch sehr gezielt die ischämischen Areale lasern und zerstört nicht unnötig noch gut durchblutete Netzhaut. Hier liegt auch ein Problem der Biomikroskopie am Spaltlampenmikroskop. Wenn der Untersucher die Pupille nicht weitstellt, weil der Patient vielleicht mit dem Auto zur Praxis gefahren ist, dann kann man eben nur die zentralen 30 Grad einsehen. Spötter nennen das die Untersuchung durch das „Kassendreieck“, so wie Internisten eben auch nicht bei freiem Oberkörper, sondern nur vorne geöffnetem Hemd Herz und Lunge abhören.
Vor kurzem kam ein Gerät auf den Markt, das Ultraweitwinkel-Aufnahmen mit einer KI-gestützten Anwendung zur automatisierten Erkennung der diabetischen Retinopathie (DR) und des diabetischen Makulaödems (DMÖ) verbindet. Wie beurteilen Sie diese Entwicklung?
Ich denke hierin liegt die Zukunft, da diese Systeme immer bessere und zuverlässige Aussagen machen können und auch für die Patienten einen besseren Service für die Vorsorge ermöglichen. Wenn wir dadurch den Anteil der Menschen mit Diabetes mellitus, die eine Vorsorgeuntersuchung ihrer Augen bekommen, erhöhen, dann ist das gut so.
Eine Entwicklung im Bereich des Retinal Imaging stellt die OCT-Angiographie (OCT-A) dar. Was zeichnet dieses Verfahren aus?
Die OCT-Angiographie haben wir nun schon seit vielen Jahren. Anfangs war das ein „Spielzeug für Habilitanden“ – inzwischen haben wir eine Lernkurve in der Nutzung und Interpretation dieser Bilder hinter uns. Heute hilft uns die OCT gerade bei der neovaskulären AMD so manche CNV zu detektieren, die selbst in der FLA verborgen bleibt. Bei der diabetischen Retinopathie und beim diabetischen Makulaödem ist der Zusatznutzen noch sehr gering. Allenfalls ischämische Makulopathien lassen sich besser definieren.
Was können mit adaptiven Optiken ausgestattete bildgebende Verfahren bei der Untersuchung der Netzhaut leisten?
Das ist noch etwas Zukunftsmusik, wird aber die Auflösung bis auf die Zellebene noch weiter verbessern. Es bleibt spannend.
Herr Professor Ulbig, wir danken Ihnen für das Gespräch.
Sehr gerne!